おすすめ
- 焦点・論点
- 2026.03.11
病院・診療所 年間3700件廃止どうみる
全国保険医団体連合会事務局主幹・松山洋さん
日本医療総合研究所専務理事・鎌倉幸孝さん
病院や診療所など「保険医療機関」の廃止が年間約3700件(薬局を除く)―。本紙報道(1月24日付)で明らかになった実態です。診療所医師の高齢化や人口減など長期的な要因のほか、低報酬による経営危機も広がっています。10万人超の医師・歯科医師らでつくる全国保険医団体連合会の松山洋さん=事務局主幹=と、医療従事者や学者などでつくる日本医療総合研究所の鎌倉幸孝(ゆきたか)さん=専務理事=に聞きました。(本田祐典)
全国保険医団体連合会事務局主幹・松山洋さん

松山洋さん
診療報酬低く経営成立せず 物価・賃上げに見合う増額を
―保険医療機関廃止の実態をどう見ますか。
とくに地方が深刻です。医科は北海道や東北、九州で廃止率(現存数に対する廃止の割合)が高く、歯科も北海道や東北で高い傾向が見られます(図)。これらの地域の多くは新設が廃止に追いつかず、実数も減少傾向が続いています。
今後も同様な廃止傾向が続くと「医療過疎」、さらには「医療空白」地域の拡大が懸念されます。
国は医師の“偏在”対策が必要とし「今の医院が次世代に引き継がれない場合、診療所の医師数が2040年に半減する地域がどれほど出るか」などを推計してきました。そうであるなら、実態をより正確につかむために廃止件数を継続調査すべきです。
―医療機関の倒産も相次いでいます。経営危機の原因を教えてください。
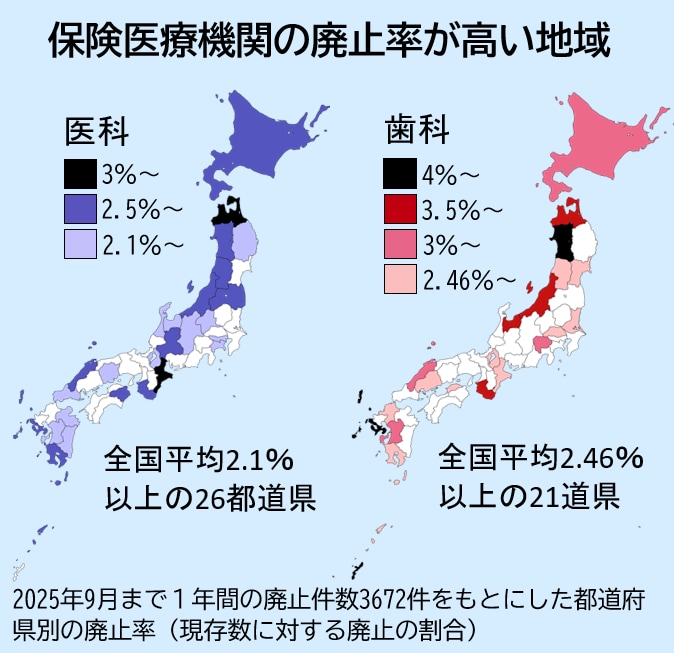
図、保険医療機関の廃止率が高い地域
根本的な原因は、国が決める診療報酬が低く、物価高騰などもあって経営が成り立たないことです。
国の直近の調査でも一般病院の約7割、医科診療所(医療法人が経営)の約4割、歯科診療所(同)の3分の1が赤字でした。個人経営の歯科診療所はさらに厳しく、全体の4割は年間収益が750万円以下。ここから院長自身の給与と将来への設備投資を出さなければなりません。
保険医療機関は一般企業と違って、診療の価格を自分たちの判断で値上げすることは認められていません。誰でも安心して受診できるように保険診療は全国一律の「公定価格」になっているからです。また、患者を増やそうにも、医療の需要はほぼ一定で急に増えません。むしろ地方は人口減少にともない外来患者が減少傾向です。
一方で、コスト削減にも限界があります。診療の手順や投薬には厳格なルールがあり、医療上の安全からもガーゼや注射針、消毒剤などは節約できません。
結局、地域医療を守るには、国が決める診療報酬の引き上げが必要です。
―来年度の診療報酬改定では3・09%の引き上げです。十分ですか。
3%を超える引き上げは30年ぶりです。運動と世論による一定の成果ですが、医療経営の窮状を考えれば、地域医療の疲弊・崩壊を止めるには全く足りません。
現在、医療職(医師・歯科医師を除く)の給与は全産業の平均より5%ほど低くなっています。今年の春闘では民間企業で5%前後の賃上げが見込まれるという報道もあり、医療機関がスタッフを確保し続けるには、他産業に追いつくための「毎年5%」の賃上げが必要です。
この賃上げ分だけで、診療報酬の改定率でプラス7~9%に相当します。今後の物価上昇などを加味すれば最低でも10%以上の引き上げが必要です。
―廃止を増やす要因はほかにありますか。
大きな要因としては「人手不足」「設備・施設の老朽化」「院長・理事長の高齢化」などがあります。
特に深刻なのは看護師不足です。地方は少子化で若者がおらず、都市部は患者集中で人手が足りません。過酷な労働条件や低賃金で、資格を持ちながら現場を離れている「潜在看護師」が約3割にのぼります。
また、医科・歯科診療所は、院長の平均年齢が60歳を超え、高齢化が進んでいます。多くが医師1人など最低限の体制で診療し、そこに国からマイナ保険証(マイナンバーカードの保険証利用)の対応を求められて疲弊しています。
システム導入費の負担だけでなく、無用ともいえるデジタル機器の押しつけが引き金になって高齢医師が閉院を早めるケースが目立ちます。国は2030年までに「電子カルテ」導入を医療機関に強制しようとしており、閉院の加速が強く危惧されます。
また歯科では、いわゆる銀歯の材料(金銀パラジウム合金)が高騰し、診療報酬が追いついていません。銀歯1本で数千円の赤字など、多大な持ち出しになっています。
注意すべきは、倒産件数も廃止件数も、あくまで“氷山の一角”だということです。その水面下では、閉院に至らないまでも、不採算になりやすい救急や小児科、産科などの「診療科縮小」が数えきれず起きています。
日本は、安心して医療が受けられる国民皆保険制度を「国是」に掲げています。地域で診療が存続できるように、物価・賃上げ動向に見合った水準まで診療報酬を引き上げることは国の責務だと考えます。
日本医療総合研究所専務理事・鎌倉幸孝さん

鎌倉幸孝さん
命救えなかったベッド不足 コロナ禍の教訓捨てるのか
―本紙調査で1年間に病院40施設が廃止し、うち7施設が倒産でした。
光熱費・医療資材の急騰、人件費上昇が病院経営を直撃しています。各地で築40年以上の病院が一斉に建て替え期を迎えるなか、建設費の高騰で更新できず廃止を選ぶケースも少なくありません。
高市政権は来年度診療報酬改定で約3%増としました。運動の成果ではありますが、物価高や金利上昇を考えれば極めて不十分です。倒産や閉院は加速していくでしょう。
―全国の病院数が8千施設を割り、1970年代の施設数に戻りました。(グラフ)

グラフ、病院数の推移
医療の進歩で治療法は高度化・複雑化し、半世紀前よりはるかに多くのスタッフと施設が本来必要になっています。長時間・過密労働など現場の犠牲で維持しようにも限界を超えています。
とくに公立・公的病院の数は70年代と比べても1割以上減っています。赤字を理由に国が強引な縮小や統廃合を求めてきた結果です。
厚生労働省は19年に424もの公立・公的病院(その後436)を名指しし、再編・統廃合の議論を迫りました。「車で20分以内に類似病院があれば集約していい」と高速道路の利用まで含めて機械的に押しつけたのです。これでは、地方の高齢者などが受診の機会を奪われます。
そもそも、救急や小児、産科など不採算医療を担う公立・公的病院に黒字経営を押しつけることに無理があります。病院の減少が進むなか、公立・公的病院は住民のいのちと健康の砦(とりで)として、ますます地域に不可欠な存在です。再編・統廃合を撤回し、むしろ支援すべきです。
―各病院が持つ病床も減っています。
自民、維新、公明の3党合意(25年6月)では国民医療費の4兆円削減を掲げ、その一環で「27年4月までに11万床削減」を示しています。全病床の約1割にあたります。
この削減を国は消費税を財源にした補助金で誘導しています。25年度から、1床削減ごとに410万円が配られています。経営難の病院にとって切実な資金源となっており、雪崩を打つように削減が進んでいます。
新型コロナ禍では「ベッドが足りない」と大混乱に陥り、多くの命を救えませんでした。その教訓を政府は早々に投げ捨てるのでしょうか。地域の医療ニーズを正確に把握し、それにもとづいた病床数の確保を支援する政策へと転換すべきです。



